骨折
①受傷機転の詳しい問診が重要!(撮影部位、転倒原因の鑑別に必要)
②シーネ固定の表裏を間違えない!(硬い部分が外側、柔らかい面が患者側)
③開放骨折・転位の大きな骨折・脱臼合併などは迅速に整形外科にコンサルト!
Points
・骨折は画像だけでなく、患者さんの臨床症状により判断する。
・不顕性骨折(Occult fracture)に注意。画像で明らかな骨折を認めない場合もある。
・高齢者の骨折はなぜ骨折するに至ったのかにまで考えを巡らせる。脳梗塞や不整脈などの疾患が隠れている可能性あり。
受傷機転を詳しく聞き、患部をしっかり触れて疼痛部位を明らかにしてから画像を撮影することが大切である。
画像所見で明らかなな骨折を認めなくても、骨折が疑わしい場合には外固定を行う。
固定による合併症としてコンパートメント症候群に注意が必要である。
高齢者は加齢や基礎疾患の存在により骨が脆弱である場合があり、特に
①脊椎圧迫骨折、②橈骨遠位端骨折、③大腿骨近位部骨折
の3種類が多い。
脊椎圧迫骨折は、体幹が屈曲したときに強い力が加わって生じる屈曲骨折のため、椎体前方に骨折が見られやすい。
特にTh11,Th12,L1に生じやすいため、レントゲン撮影時は胸腰椎移行部も撮影することが望ましい。
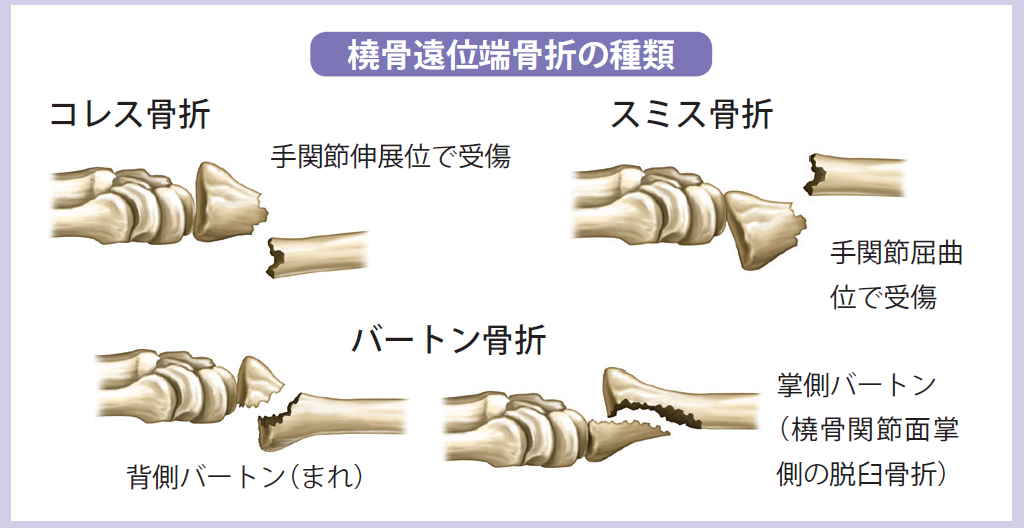
橈骨遠位端骨折(関節外)は、遠位骨片が背側に転位するColles骨折と、掌側に転移するSmith骨折に分類される。
遠位骨片を整復した上でシーネ+三角巾固定する。
Colles骨折とSmith骨折は、整復法が異なることを理解する。
また関節内の橈骨遠位端骨折はBarton骨折と呼ばれる。
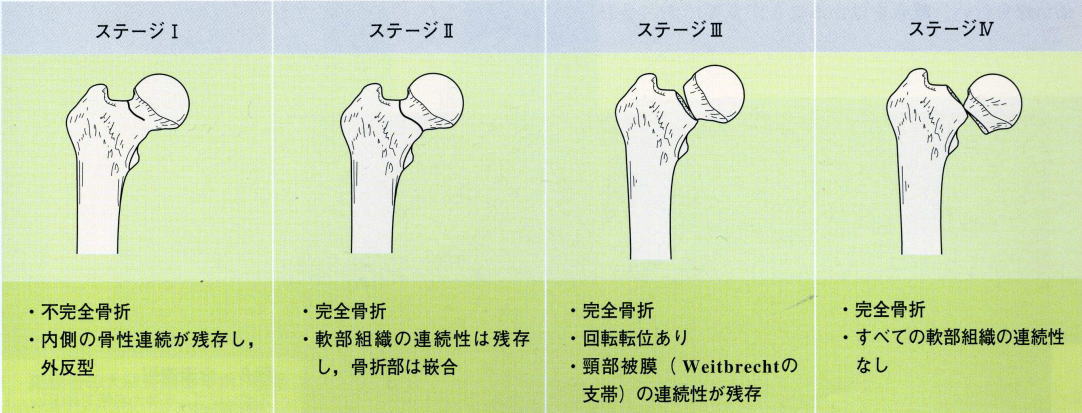
大腿骨近位部骨折の中で最も頻度の多い大腿骨頚部骨折は、骨折のパターンによりGarden分類Ⅰ〜Ⅳに分類される。
ⅠとⅡは血流が維持されている可能性が高く、転位する前に緊急手術(骨接合術)を行うことが多い。
一方、ⅢとⅣでは骨癒合が得られにくいため、待機的に人工骨頭置換術を行うことが多い。
舟状骨骨折
舟状骨骨折はXpで発見が難しい。
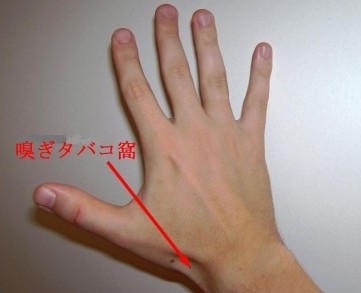
Snuff box(橈骨の遠位で、長母指伸筋腱と短母指伸筋腱の間の窪み)に圧痛を認める。
脊椎圧迫骨折
・通常は下肢の神経症状や膀胱直腸障害はみられない
・椎体後方成分の骨折があればCTまで考慮する
・歩行困難で入院する場合、コルセット着用まで安静度ギャッチアップ0〜30°
・MRIではT1強調で低信号、T2強調で高信号
転倒後の歩行困難・腰痛・股関節痛、受傷後の局所の疼痛・腫脹、下肢の屈曲制限など
疼痛により血圧上昇・頻脈を認める傾向が多い
転倒による骨折ならば、脳梗塞・脳出血・不整脈・急性心筋梗塞・大動脈解離・失神など、
転倒の原因を鑑別する。
医療面接
・受傷機転の詳しい問診! ※受傷機転から損傷部位を推定し画像撮影へ!
例:手をついて転倒→舟状骨骨折、橈骨遠位端骨折など
転倒後の股関節痛、起立・歩行困難→大腿骨近位部骨折など
壁を殴った後の手の痛み→中手骨骨折など
・既往歴:骨粗鬆症のリスク、骨折歴、内科的疾患の既往など
・内服歴:特に抗血小板薬、抗凝固薬など
・生活歴:普段のADL、生活場所
診察
・視診と触診が基本!(変形・腫脹の有無、圧痛点の確認など)
※圧痛が限局していれば骨折の可能性大!
・受傷部位より遠位部の脈拍・運動・感覚を確認!
※3つに問題なければ一先ず安心(neurovascular intact)
四肢阻血徴候の5P
脛骨や上腕部の固定後、腫脹・圧痛を認める場合はコンパートメント症候群に注意!
四肢阻血の徴候として5Pの有無を確認し、コンパートメント症候群を疑ったら固定解除!
①疼痛(Pain)
②蒼白(Pale)
③知覚異常(Paresthesia)
④脈拍喪失(Pulselessness)
⑤運動麻痺(Paralysis)
疼痛部Xp:必ず2方向以上で撮影。小児は比較のために健側も撮影。
例)腰椎:正面+側面像(2方向) ※胸腰椎移行部まで撮影を依頼
四肢:正面+側面像(2方向)
大腿骨/股関節:骨盤正面+患側大腿骨ラウエンシュタイン
中手骨:正面+斜位(2方向)
舟状骨:正面+斜位(2方向)+舟状骨2方向
膝関節:正面+側面(2方向) ※膝蓋骨に圧痛があれば、スカイラインも追加!
肩関節:正面+斜位+スカプラY
※転倒の原因精査が必要な場合や手術適応がある場合は、血液検査(凝固・感染症も含む)、心電図、胸部Xpも追加
※必要に応じてCTも追加(例:多発肋骨骨折・転位のある鎖骨骨折→気胸合併の可能性も考慮しCT撮影も検討)
①RICE+外固定
Rest(安静)、Icing(冷却)、Compression(圧迫)、Elevation(挙上)
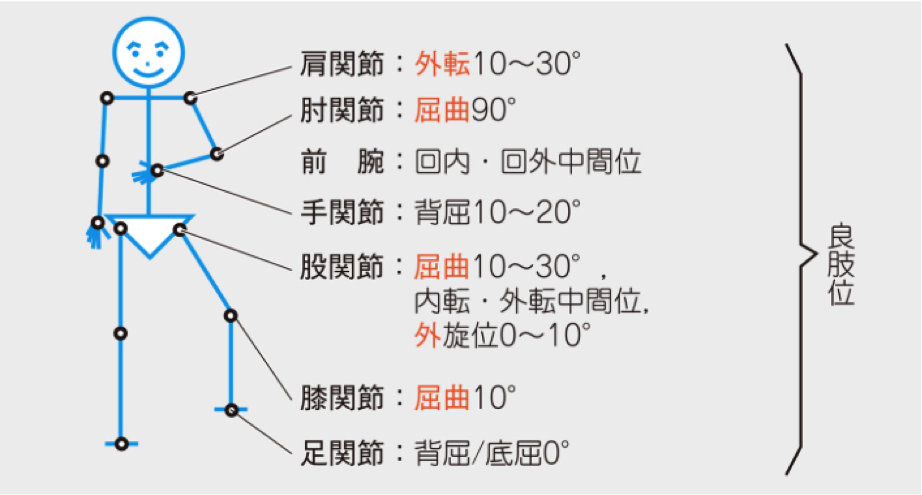
外固定は患部に隣接する2関節の固定を良肢位で行う ※コンパートメント症候群に注意!
②疼痛コントロール
例:アンヒバ®坐薬200mg 2個挿肛(1日最大4000mgまで)
ボルタレン®坐薬50mg 1個挿肛(1日3回まで)
※小児・高齢者、消化管潰瘍・喘息の既往、腎障害を認める患者ではアンヒバ®の方が安心!
③緊急手術
以下の場合は緊急手術が必要になる可能性が高いため整形外科にコンサルト!
例:開放骨折、コンパートメント症候群(小児の上腕骨顆上骨折で合併しやすい)、
転位の大きい骨折、大腿骨頸部骨折(Garden Ⅰ〜Ⅱ)
患者状態を考慮して入院適応を判断する。
入院する場合、翌日手術になる可能性もあるため絶食とする。
基本的に大腿骨近位部骨折は入院が必要になるが、脊椎圧迫骨折は自宅安静可能なら必ずしも入院は必要ない。
画像上問題なく、症状としても帰宅可能な場合でも、念のため後日の整形外科受診を勧める。
※開放骨折・転位の大きな骨折・脱臼合併などは整形外科にコンサルト!
・開放骨折は、迅速な『洗浄+抗生剤+破傷風トキソイド』が重要であり、そのまま入院。
・転位の大きな骨折は、手術適応となる可能性もあるためコンサルトが必要。
・脱臼合併例は、早期に脱臼を解除することが重要であるためコンサルトが必要
Gustilo分類
開放骨折に対する手術・抗菌薬の適応判断の基準。
開放創のサイズ、汚染度、神経・血管損傷の有無で分類される。
洗浄量は『Gustilo分類×3L』以上が望ましい。
・レントゲンで明らかな骨折を認めなくても、骨折を完全に否定できないことを患者に説明する。
・画像検査があくまで補助診断であり、画像にうつらないor読影が難しい骨折も多々あるため、臨床症状を大切にする。
・大腿骨頸部骨折では手術適応の有無が元来のADLで決まるため、受傷前のADL(完全自立歩行可・杖使用の有無・車椅子など)を確認する。
・骨折の分類により手術方法が決まるため、Garden分類など、重症度分類も調べておく。